IPERTENSIONE
ARTERIOSA

Ogni volta che il cuore batte, spinge il sangue lungo le arterie.Il valore massimo della pressione esercitata da questa contrazione è la pressione sistolica (pressione massima).Tra un battito e l'altro il cuore si rilassa e la pressione scende.Il valore più basso di questa discesa è chiamato pressione diastolica (pressione minima). Oltre alla contrazione del muscolo cardiaco,il sangue per poter circolare nei vasi,deve essere sottoposto ad una pressio-ne che è il risultato non solo dell'azione della pompa car-diaca,ma anche delle resistenze periferiche dei vasi san-guigni,che regolano il flusso,attraverso la modulazione di certi manicotti muscolari posti nelle arteriole preterminali.
COME POSSIAMO DEFINIRE L'IPERTENSIONE
AR- TERIOSA (pressione arteriosa elevata)?
Possiamo parlare di Ipertensiore Arteriosa quando osser- viamo un aumento della pressione delle arterie,a livelli costantemente superiori alla media.
CLASSIFICAZIONE DELL'IPERTENSIONE ARTERIOSA
Esiste una classificazione che si basa sulla causa che determina l'ipertensione arteriosa;
secondo questa classificazione distinguiamo:
1) ipertensione essenziale (primitiva o idiopatica) in cui non è definibile la causa determinante la malattia;nel 90-95% dei casi l'ipertensione arteriosa è di tipo essenziale;
2) ipertensione secondaria quando è causata da alcu- ne patologie,soprattutto renali,endocrine,vascolari,come ad es.alcune nefropatie,l'iperaldosteronismo,il feocromo-citoma,la sindrome di Cushing,la coartazione aortica,etc;
3) ipertensione iatrogena quando è indotta da alcuni trattamenti farmacologici come i contraccettivi orali,i sim- paticomimetici, i glicocorticoidi, etc.
In questo capitolo ci occuperemo di ipertensione ar-teriosa essenziale o primitiva, la quale come è stato detto, induce un aumento della pressione arteriosa senza una causa apparente, cioè la sua eziologia ri-mane ancora sconosciuta anche se sono state ela-borate varie ipotesi.
Fatte queste premesse, bisogna subito capire che se, in varie determinazioni, i valori di pressione arteriosa risul- tano superiori ai limiti della norma.
In altri termini è importante sapere se veramente ci si trovi di fronte ad un paziente iperteso,in quanto sappia-mo che l'ipertensione arteriosa provoca uno sforzo inutile e dannoso al cuore e ai vasi sanguigni.
Dati epidemiologici,sperimentali e clinici hanno dimostra-to che l' ipertensione arteriosa che non è una malattia di per sé, ma comporta un'aumentata incidenza di ictus cerebri,di malattie cardiovascolari,di nefropatie,di scom-penso cardiaco congestizio,di infarto del miocardio e di vasculopatie periferiche.Inoltre di recente studi di neuro-imaging hanno dimostrato che i pazienti con ipertensione arteriosa presentano un volume di massa cerebrale più piccola,una maggiore quantità di sostanza bianca e pos-sono andare incontro ad un più elevato rischio di svilup-pare un deterioramento cognitivo fino alla franca demen-za.PB Gorelick,American Society of Hypertension 6-9 maggio 2009.
Quando si deve parlare di Ipertensione Arteriosa?
La classificazione più recente dell'ipertensione arteriosa considera:
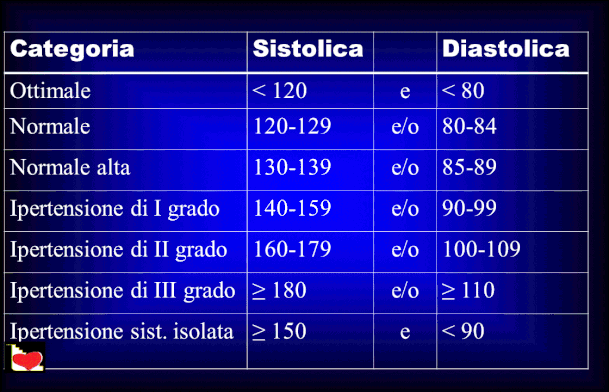
La pressione arteriosa ottimale dovrebbe essere < 120 e < 80 mmHg, rispettivamente per la pressione sistolica o massima e pressione diastolica o minima;viene conside- rata normale una pressione arteriosa tra 120-129/80-84 mmHg.
LA DOMANDA CHE SPESSO CI VIENE POSTA E' SE NELLA VA-LUTAZIONE DEL RISCHIO CARDIOVASCOLARE E’ PIU’ IMPOR-TANTE LA PRESSIONE SISTOLICA O LA PRESSIONE DIASTO-LICA.
Fino agli anni 80 del secolo scorso,si pensava che la pressione diastolica o minima avesse un'importanza pro-gnostica maggiore perchè essa era in relazione all'au-mento delle resistenze periferiche,ritenute importanti per la patogenesi dell'ipertensione arteriosa;la pressione si-stolica al contrario si pensava che fosse quasi innocua in quanto dovuta alla rigidità vasale relativa all' età.
Le Linee Guida Americane, pubblicate nel 1988 dalla Joint National Committee hanno riconosciuto il ruolo prognostico fondamentale anche alla pressione arteriosa sistolica, compresa quella isolata.S. Lewington e colla-boratori in una loro pubblicazione (Lancet, 2002) hanno definitivamente chiarito il ruolo della pressione sistolica nella valutazione del rischio cardiovascolare.Essi in una metanalisi su circa un milione di osservazioni hanno di-mostrato che tutti e due i parametri (pressione sistolica e pressione diastolica) hanno una relazione continua e indipendente con il rischio cardiovascolare, ma la rela- zione appare più significativa per la pressione sistolica nei confronti della pressione diastolica.
Riguardo alla pressione arteriosa diastolica è stato os- servato che nel 14-15% dei casi essa si presenta in mo-do isolata (ipertensione diastolica isolata); anche essa comporta un rischio cardiovascolare aumentato rispetto ai soggetti normotesi.
Esiste un'altra condizione che riguarda la pressione dia-stolica, ma questa volta quando è troppo bassa. Essa compare quando dallo stato preclinico, si passa al danno vascolare conclamato.La rigidità delle grandi arterie com- presa l'aorta può indurre una elevata pressione sistolica associata ad una bassa pressione diastolica (aumento della pressione differenziale). Anche questa condizione comporta un elevato rischio cardiovascolare.
In conclusione le Linee Guida Europee e Americane considerano, ai fini della definizione di ipertensione arteriosa, sia la pressione sistolica che quella dia- stolica.
QUALE E' LA PREVALENZA DELL' IPERTENSIONE ARTERIOSA?
Al 25° congresso della Società Europea dell’ Ipertensio- ne, sono stati presentati i risultati raccolti durante la giornata mondiale dell’ipertensione in Italia del 2014 e che riguardavano la prevalenza e la consapevolezza dell’ ipertensione e degli altri fattori di rischio cardiovascola- re. Il 17 Maggio 2014, i medici di 50 Centri Ipertensio- ne affiliati alla Società Italiana dell’ Ipertensione Arte-riosa, hanno raccolto in un questionario i dati sulla pre-valenza, consapevolezza dell’ipertensione e degli altri fattori di rischio nelle piazze di alcune città distribuite su tutto il territorio italiano.Inoltre, sono stati misurati i va-lori di pressione arteriosa come media di 2 misurazioni con un apparecchio oscillometrico validato. I dati otte-nuti da 6.356 soggetti, di cui il 53% erano donne, di età media 58 anni,indicano che il 44% sanno di essere iper-tesi, ed il 90% sono trattati. I fumatori sono il 19%, il 29% riferisce una ipercolesterolemia e l’8% diabete mellito.Valori pressori sistolici >139 mmHg e diastolici >89 mmHg sono stati riscontrati nel 35% e nel 18% dell’ intera coorte e nel 48% e 23% degli ipertesi che erano a conoscenza del loro stato, rispettivamente. I valori pressori erano >139/89 mmHg nel 15% della po-polazione generale e nel 20% degli ipertesi noti. I valori di pressione arteriosa erano in media più elevati nei pa-zienti che non sapevano di essere ipertesi rispetto alla coorte totale (140/82 rispetto a 133/80 mmHg). Infine l’85% dei soggetti era conoscenza dell’infarto, come una delle possibili complicanze dell’ipertensione, ma solo il 61 % ed il 29% erano a conoscenza del rischio di ictus e di l’insufficienza renale. Questi dati indicano che è ne-cessario migliorare le strategie per il controllo dell’ ipertensione e della conoscenza dei rischi associati a questa condizione nella popolazione italiana.Torlasco C. J Hypertens 2015;33 e Supplement 1: e 69.
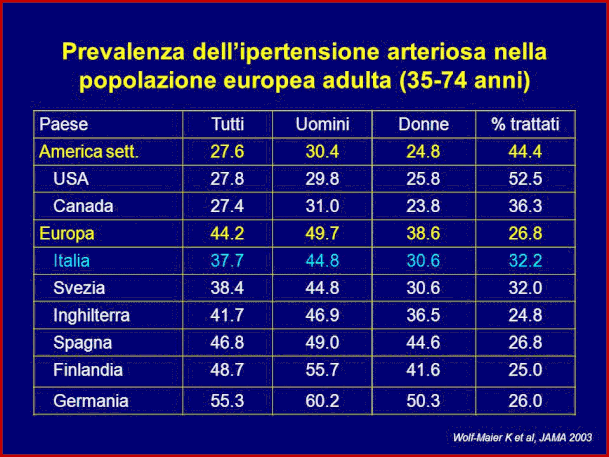
Questi dati che non sono indicativi della popolazione ge-nerale, sembra che in Italia la prevalenza dell’ iperten-sione arteriosa si attesti intorno al 37%. Dopo i 65 an-ni l'ipertensione arteriosa è il fattore di rischio cardiova-scolare più frequente, al punto che, nella popolazione dei diabetici, il suo mancato riscontro, soprattutto nella forma "sistolica isolata” è assai raro.
Studi epidemiologici hanno inoltre dimostrato che quanto più elevata è la pressione arteriosa tanto più bassa è la prospettiva di sopravvivenza.
Secondo alcuni ricercatori purtroppo la percentuale di pazienti in trattamento farmacologico è assai bassa in quanto solo 1/3 degli ipertesi viene sottoposto a tratta- mento antipertensivo.
L'algoritmo per il trattamento della pressione arteriosa comprende in primis le modificazioni dello stile di vita che comprendono:
- Attività fisica regolare;
- Raggiungimento del peso corporeo ideale;
- Consumo modico di sale da cucina*.
L'utilizzo nella dieta di fibre alimentari, di potassio (K) e di calcio (Ca) nelle giuste proporzioni aiuta a mantenere nei limiti i valori di pressione arteriosa (ad esempio la frutta e le verdure sono ricche di fibre alimentari e di elementi mi-nerali tra cui il potassio (K); in particolare sono ricche di potassio le banane, le prugne, le albicocche, gli spinaci, l' insalata, i pomodori, i legumi e le patate).
Se con la modificazione dello stile di vita l'obiettivo non viene raggiunto,se cioè la pressione non raggiunge valori <140/90 mmHg è necessario iniziare con un trattamento farmacologico.
La decisione di intraprendere un trattamento farmacolo- gico e l'aggressività di tale intervento cioè i livelli di pres-sione da raggiungere dipendono non solo dall'entità dei valori pressori iniziali ma anche dal calcolo del rischio cardiovascolare di quel determinato individuo (ad es. nei pazienti con diabete mellito,i valori pressori da raggiun-gere devono essere <130/80 mmHg e nei pazienti con nefropatia e proteinuria >1 g/die l'obiettivo deve essere una PA pari a 120/75 mmHg).
* Il consumo attuale di sale in molti paesi è compreso tra 9 e 12 g/die. Una riduzione dell'assunzione di sale ai li- velli raccomandati, cioè di circa 5-6 g/die, riduce la pres- sione arteriosa sia negli ipertesi che nei normotesi. Una ulteriore riduzione a 3-4 g/die ha mostrato di indurre una riduzione ancora maggiore dei livelli di pressione arte-riosa. Studi prospettici e alcuni grandi trials hanno di-mostrato che una ridotta assunzione di sale è associata ad un minore rischio di malattie cardiovascolari. Vi sono anche evidenze che il consumo di sale è correlato allo sviluppo di ipertrofia del ventricolo sinistro indipenden-temente dai valori di ipertensione arteriosa. Sia i livelli di ipertensione arteriosa che la presenza di ipertrofia del ventricolo sinistro sono importanti fattori per lo sviluppo di insufficienza cardiaca.
COME SI FA A MISURARE CORRETTAMENTE LA PRESSIONE ARTERIOSA?
La pressione arteriosa può essere misurata in modo di-retto,introducendo un catetere nell’arteria stessa,che vie-ne collegato ad un trasduttore di pressione,cioè ad un di-spositivo misuratore.Questo però avviene ad esempio nel corso di un intervento chirurgico.
Comunemente la misurazione della pressione arteriosa viene effettuata in modo indiretto, utilizzando appositi ap-parecchi che sono in grado di valutare la pressione del sangue dall’esterno,cioè in modo incruento.Tra questi apparecchi il più preciso e più usato sino ad ora però è lo sfigmomanometro a mercurio, ideato più di un secolo fa, dal medico torinese Prof Scipione Riva-Rocci(1863-1937), allievo del famoso medico pneumologo Forlanini.

Lo sfigmomanometro a mercurio è composto da un brac-ciale di gomma collegato da un lato ad una piccola pom-pa a mano, dall’altro ad un manometro a colonna di mer-curio. Poiché lo strumento ideato da Riva-Rocci è dotato di una colonna in vetro contenente mercurio, sulla quale è indicata la distanza espressa in millimetri, tradizio-nalmente l’unità di misura con cui si riportano i valori di pressione arteriosa massima e minima è definita come “millimetri di mercurio (mmHg). In pratica la misurazione viene effettuata applicando il manicotto di gomma al braccio del paziente, tra l’ascella e la piega del gomito. All’altezza di quest’ultima, dove si apprezza la pulsazio-ne dell’arteria del braccio (arteria omerale) si posiziona la campana del fonendoscopio, che è lo strumento destina-to a trasmettere all’orecchio i rumori generati dal passag-gio del sangue nell’arteria. Usualmente in contempora-nea si palpa il polso dal lato del pollice, per percepire la pulsazione dell’arteria radiale.La misurazione inizia con il gonfiaggio del bracciale di gomma con la pompetta ad esso collegata. In contemporanea il mercurio sale nella colonnina di vetro, segnando il valore di pressione pre-sente nel bracciale e arriva fino al punto in cui la pul-sazione dell’arteria radiale scompare e cioè quando il fo-nendoscopio non trasmette nessun rumore;si insuffla però ancora dell'aria nel bracciale, superando di circa 20 mmHg il punto in cui il polso radiale è scomparso. A que-sto punto azionando la valvola presente sulla pompetta, si fa uscire lentamente l’aria dal bracciale, cioè la colon-nina di mercurio deve scendere di circa 2 millimetri al secondo. Quando la pressione dell’ aria nel bracciale è uguale a quella arteriosa, un po’ di sangue riuscirà a passare nell’arteria producendo un rumore: il primo ru-more udito chiaramente corrisponde alla Pressione sisto-lica o massima. Riducendo ancora la pressione i rumori diventano più intensi, poi sempre più deboli. Quando i ru-mori scompaiono si ha il valore della Pressione diastolica o minima.
Le linee guida dell’ Associazione Americana Cardio-logica (AAH), prevedono che, per una corretta misura- zione della pressione arteriosa, bisogna:
.porre il paziente in posizione supina o seduta per al- meno
5 minuti in ambiente silenzioso e ben condizionato;
.porre il braccio del paziente in posizione comoda all’ altezza dell’ascella;
.consigliare al paziente che, nel periodo antecedente la misurazione debba astenersi dall’ uso di bevande come
alcool, caffè, the, etc;
.deve
astenersi dal fumo e dall’uso di alcuni farmaci come ad esempio i decongestionanti nasali, etc;
.fino a
pochi anni fa veniva preferito l’utilizzo dello sfig-momanometro a mercurio*; attualmente
sono in commer-cio strumenti alternativi di rilevazione pressoria, come gli sfigmomanometri
aneroidi, ibridi, semiautomatici e auto-matici.
.effettuare 2 misurazioni sia in posizione seduta, sia in posizione supina;
.le
misurazioni dovrebbero essere sequenziali;
.effettuare almeno per la prima volta una misurazione ad ambedue gli arti superiori (le linee guida della Società Italiana
dell'Ipertensione Arteriosa(SIIA) sottolineano che la misurazione almeno alla prima visita va effettuata su entrambe le braccia con approfondimenti diagnostici in caso di differenze tra le due
braccia > 20 mmHg e/o > 10 mmHg per la diastolica, rispettivamente.
*Lo sfigmomanometro a mercurio, introdotto da Scipio- ne Riva-Rocci nel 1896, rimane ancora oggi lo stru-mento gold standard. Però, in considerazione delle evi-denze circa la tossicità del mercurio di cui è componen- te, un decreto legge ha ristretto la possibilità di commer-cializzare le apparecchiature contenenti mercurio. In sin-tesi dal 3 aprile 2009 è vietata la vendita al pubblico di apparecchiature di misura contenenti mercurio. È nata così l’esigenza di introdurre in commercio strumenti alter-nativi di rilevazione pressoria, quali gli sfigmomanometri aneroidi, ibridi, semiautomatici e automatici.
L'AUTOMISURAZIONE DOMICILIARE DELLA PRES- SIONE ARTERIOSA E' SEMPRE PIU' UTILIZZATA E BEN ACCETTA DAI PAZIENTI IPERTESI.
Secondo alcuni studi il 60-70% degli ipertesi si sottopone periodicamente ad automisurazione della pressione al proprio domicilio.
Uno studio retrospettivo condotto sui database di circa 10.000 ipertesi e circa 150.000 visite presso alcuni am- bulatori di Medicina Generale, ha identificato alcuni fatto- ri clinici e socio-economici che caratterizzano i soggetti che praticano l'automisurazione domiciliare della pressio- ne arteriosa.La probabilità che un iperteso si automisuri la pressione a domicilio aumenta del 23% per ogni 10 mmHg di incremento della pressione sistolica clinica, del 6% per ogni incremento di 10.000 dollari di reddito e del 17% per ogni decade di età. Essa aumenta inoltre negli ipertesi caucasici.
Sulla base dei risultati di uno studio retrospettivo,almeno negli Stati Uniti, sembra che il costo degli apparecchi sia il fattore limitante,alla diffusione dell'automisurazione do-miciliare.
Kramer MH, et Al. Prevalence and factors affecting home blood pressure documentation in routine clinical care: a retrospective study. BMC Health Serv Res 2010; 10:39.
Le attuali Linee Guida dell' Ipertensione Arteriosa sugge- riscono ai medici di medicina generale di proporre con maggiore frequenza questa metodica, come utile com- plemento alla misurazione tradizionale in ambulatorio del medico.
===========================================
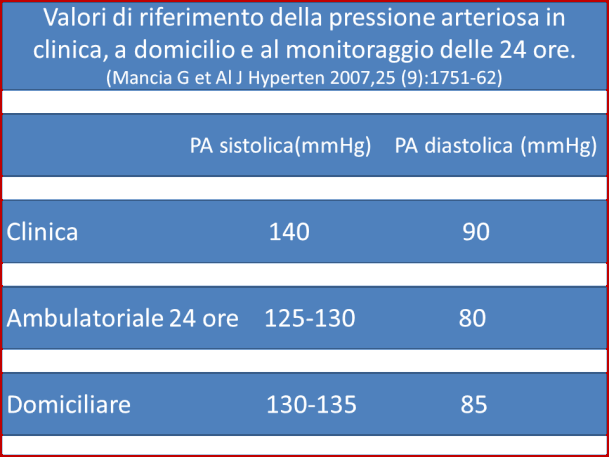
QUALE È IL RAPPORTO TRA PRESSIONE MISURA- TA A DOMICILIO E IL RISCHIO DI EVENTI CARDIO-VASCOLARI?
In uno studio di metanalisi sono stati identificati 8 studi prospettici per un totale di 17.698 partecipanti. Il follow- up era compreso tra i 3,2 e i 10,9 anni. Per la mortalità per tutte le cause (n = 747) l’ hazard ratio per la pres- sione arteriosa a domicilio era 1,14 (Intervallo di con- fidenza 95% 1,01-1,29) per ogni aumento di 10 mmHg della pressione sistolica rispetto a 1,07 (0,91- 1,26) per la pressione misurata in ambulatorio. Per la mortalità cardiovascolare (n = 193), l'hazard ratio per la pressione arteriosa a domicilio era 1,29 (1,02-1,64) per ogni aumento di 10 mmHg della pressione sistolica rispetto a 1,15 (0,91-1,46) per la pressione misurata in ambula- torio. Per gli eventi cardiovascolari (n= 699) l'hazard ratio per la pressione arteriosa a domicilio era 1,14 (1,09-1,20) per ogni aumento di 10 mmHg della pressione sistolica rispetto a 1,10 (1,06-1,15) per la pressione misurata in ambulatorio. Per la pressione diastolica i risultati sono stati simili. In tre studi è risultato che l’hazard ratio era di 1,20 (1,11-1,30) per ogni incremento di 10 mmHg di pressione sistolica per la pressione misu-rata a domicilio corretta per la pressione misurata in am-bulatorio,mentre l’hazard ratio era di 0,99 (0,93-1,07) per ogni incremento di 10 mmHg di pressione sistolica per la pressione misurata in ambulatorio corretta per la pressio-ne misurata a domicilio.In conclusione,la pressione arte-riosa misurata a domicilio è un predittore significativo di mortalità cardiovascolare e di eventi cardiovascolari do-po correzione per la misurazione effettuata in ambulato-rio,suggerendo la sua importanza come variabile progno-stica.Journal of Hypertension,2012,30,3:449- 456.
Riguardo all’utilizzo del monitoraggio ambulatoriale della pressione arteriosa delle 24 ore ai fine di confermare una diagnosi di ipertensione arteriosa, le nuove Linee Guida riconoscono che la misurazione della pressione arteriosa al di fuori dell’ambulatorio medico possa ridurre i casi di una diagnosi imprecisa e di trattamenti non necessari co- me ad esempio nei casi di ipertensione “da camice bianco”.Questo approccio sembrerebbe capace non so- lo di migliorare la diagnosi, ma potrebbe rappresentare una fonte di risparmio per il Servizio Sanitario Nazionale.
Uno studio recente, basato su un modello probabilistico di analisi costo-efficacia, ha valutato l’impatto economico della misurazione clinica, domiciliare e delle 24 ore in un’ ipotetica popolazione di soggetti ipertesi (pressione cli-nica > 140/90 mmHg) di età pari a 40 anni o più e con un livello di rischio cardiovascolare equivalente a quello della popolazione generale. Il monitoraggio ambulatorio della pressione arteriosa delle 24 ore è risultato l’inter- vento più vantaggioso costo-efficace, con un risparmio in media di 150 Euro negli uomini e di 184 Euro nelle don-ne.Questo risparmio è risultato maggiore nei sog- getti più giovani:324 Euro nei quarantenni e 196 Euro nei cin-quantenni,soprattutto nelle femmine.Lovibond K, et Al. Cost-effectiveness of options for the diagnosis of high blood pressure in primary care:a modelling study.Lancet 2011; 378: 1219-1230.
E' più utile sottoporre a monitoraggio ambulatoriale della pressione tutti i pazienti o utilizzare il moni- toraggio domiciliare della pressione?
Uno studio del 2015, condotto su 613 pazienti ipertesi, i quali hanno utilizzato entrambe le metodiche, ha di- mostrato che l’automisurazione domiciliare, quando con- frontata con il monitoraggio ambulatorio, ha una elevata sensibilità e specificità, sia per la diagnosi di ipertensio- ne arteriosa (90% e 89%), sia per la diagnosi di iperten- sione da camice bianco (61 e 94%). Secondo i ricerca-tori,l’automisurazione domiciliare rappresenta quindi una valida alternativa al monitoraggio ambulatorio della pres-sione nei pazienti ipertesi, anche se va detto che quest’ ultimo permette di valutare anche la pressione notturna. Questa valutazione non è infatti possibile con la maggior parte delle tecniche di misurazione della pressione arte-riosa a domicilio.
Al 25° congresso della Società Europea dell’Ipertensione è stato presentato uno studio finlandese che ha valu-tato il rischio di progressione da ipertensione maschera-ta e da camice bianco verso una ipertensione stabile(pressio-ne arteriosa clinica > 140/90 mmHg e PA domiciliare > 135/85 mmHg o inizio della terapia antipertensiva) in una popolazione in cui sono stati misurati i valori di Pressione arteriosa clinica e domiciliare nel 2000 e 2011.I parteci-panti,che non assumevano farmaci alla valutazione iniziale, erano stati classificati come normotesi (528 con pressione arteriosa,clinica < 140/90 mmHg e pressione arteriosa domiciliare < 135/85 mmHg), ipertesi da camice bianco (142 con PA clinica > 140/90 mmHg e pressione arteriosa domiciliare<135/85 mmHg) e soggetti con ipertensione mascherata (63 con pressione clinica < 140/90 mmHg e pressione arteriosa domiciliare >135/85 mmHg). Al follow-up di 11 anni, la percentuale di pro-gressione verso l’ipertensione stabile aumentava in modo significativo dai normotesi (18%), agli ipertesi da camice bianco (52%) ed ai soggetti con ipertensione mascherata* (73%). La progressione verso l’ipertensione stabile era associata con livelli più elevati di pressione arteriosa domiciliare. Il rischio di sviluppare ipertensione stabile, rispetto ai normotesi era circa >5 volte negli ipertesi da camice bianco e >10 volte nei soggetti con ipertensione mascherata.Al follow-up il 2,4%, 10,4% e 16,4% dei normotesi,degli ipertesi da camice bianco e dei soggetti con ipertensione mascherata, rispettivamen-te, hanno presentato un evento cardiovascolare mag-giore (infarto del miocardio, ictus, ospedalizzazione per scompenso o rivascolarizzazione coronarica). Sivén S.J Hypertens 2015;33,Supplement 1:e 5.
Questo studio conferma che l’ipertensione masche
ta e da camice bianco sono condizioni che,per il rischio di sviluppare ipertensione stabile ed eventi cardiovascolari,richiedono una attenta valutazione clinica.
* L'ipertensione mascherata è una condizione nella quale la pressione clinica è normale,mentre la pressione misurata al monitoraggio ambulatoriale nelle 24 ore è superiore alla norma.La prevalenza di questa condizione nei vari studi clinici si aggira intorno al 15-30%.

Se con le modifiche dello stile di vita l'obiettivo non viene raggiunto, se cioè la pressione non raggiunge valori < 140/90 mmHg, è necessario iniziare con un trattamento farmacologico.La decisione d'intraprendere un trattamen- mento farmacologico e l'aggressività di tale intervento, cioè i livelli di pressione da raggiungere,dipendono non solo dall'entità dei valori pressori iniziali ma anche dal calcolo del rischio cardiovascolare di quel determinato in-dividuo.
Complessivamente il rischio cardiovascolare di un paziente iperteso può essere stimato prendendo in considerazione i seguenti parametri:
.valori pressori;
.coesistenza di altri fattori di
rischio;
.presenza di danno d'organo e/o di
malattie cardio- vascolari in atto o pregresse.
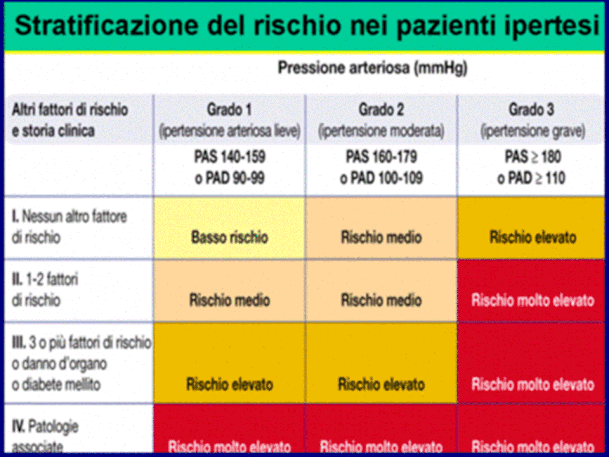
In sintesi la strategia terapeutica non deve essere dettata solo dai valori pressori (I grado, II grado, III grado), ma dal rischio cardiovascolare del singolo paziente (pre- senza di uno o più fattori di rischio cardiovascolare o/e presenza di danno d' organo).
Riguardo al rischio cardiovascolare i pazienti ipertesi vengono classificati in 4 livelli di rischio (vedi la tabella):
.basso,
.medio,
.elevato,
.molto elevato.
Un confronto con i dati prospettici dello studio Framin- gham consente di stimare che il rischio medio di eventi cardiovascolari è rispettivamente:
.< 15% quando il rischio è
basso;
.tra il 15 e il 20% quando il rischio è
medio;
.tra il 20 e il 30% quando il rischio è
elevato;
. 30% quando il rischio è molto
elevato.
In sintesi a parità di valori di pressione arteriosa il rischio cardiovascolare può essere notevolmente maggiore se sono presenti uno o più fattori di rischio. Ad esempio un paziente di 65 anni, diabetico, con storia di ischemia ce-rebrale transitoria (TIA) e con una pressione di 145/90 mmHg, ha un rischio 20 volte maggiore di un soggetto di 40 anni con la stessa pressione arteriosa ma senza fatto-ri di rischio. Cosicchè bisogna esercitare una maggiore aggressività terapeutica a seconda del livello di rischio: nei pazienti con diabete mellito ad esempio, i valori pres-sori da raggiungere devono essere <130/80 mmHg e nei pazienti con nefropatia e con una proteinuria >1 g/die l'obiettivo deve essere una P.A. di 120/ 75 mmHg).
=======================================================
INDICE ANALITICO
- Relazione tra ipertensione e danni vascolari
- Farmaci antipertensivi
- Quando devono essere somministrati i farmaci(la sera o la mattina?)
- Farmaci antipertensivi e riduzione del rischio
- Effetti collaterali dei farmaci antiipertensivi
- Farmaci antipertensivi e impotenza sessuale
- Ablazione delle fibre simpatiche renali
- Ipertensione secondaria
 Cuore Sano
Cuore Sano




