LE ARITMIE CARDIACHE
(Cardiac Arrhythmias)
Un ritmo cardiaco è normale quando l'impulso origina dal nodo del seno (segna-passi fisiologico) e la
frequenza cardiaca è normale e cioè quando, nell’adulto a ripo-so, è compresa tra 60 e 90 batt/min.

Pertanto si definisce aritmia cardiaca ogni situazione non classificabile come ritmo cardiaco
normale e che quindi l'impulso non origina dal nodo del seno seno, che non è regolare e che non ha una normale frequenza e una normale conduzione.
Le aritmie sono dovute a:
- una anomala generazione dell'impulso,
- una anomala conduzione dell'impulso,
- una combinazione di tutte e due le anomalie.

ANOMALA GENERAZIONE DELL' IMPULSO:
Premesso che la generazione dell' impulso avviene a causa di variazioni di correnti ioniche, vi sono due cause principali di una anomala generazione dell' impulso che possono condurre ad aritmie:
- automatismo,
- attività triggered.
L'automatismo può essere aumentato o anormale. Quello aumentato si può riscontrare non solo al nodo del seno atriale ma anche in altri pacemaker latenti o sussidiari.
L'automatismo anormale è dovuto all'iniziazione ripetitiva spontanea di un impulso.
A differenza delle aritmie da automatismo, l'attività
triggered deve essere preceduta necessariamente da un potenziale d'azione che si sposta dal nodo del seno atriale al focus triggered: ciò può accadere quando il focus ha una frequenza maggiore di quella del nodo del seno atriale, per aumentata attività del primo o ridotto attività del secondo.
ANOMALA CONDUZIONE DELL' IMPULSO:
Aritmie da conduzione anomala sono definite "da rientro" e sono dovute alla concomitanza di diversi fattori.
I circuiti di rientro possono essere sia anatomicamente che funzionalmente determinati. È necessaria una certa massa di tessuto miocardico perchè il fenomeno si realizzi.
Una massa critica di muscolo cardiaco ha carat-teristiche elettrofisiologiche non uniformi e quindi può avere più fronti eccitatori che circolano contemporane-amente per la presenza di vari fattori come la velocità di conduzione, la refrattarietà, il recupero dell' eccitabilità. È presente spesso anche un trigger per consentire l' arrivo prematuro di un fronte di eccitazione.
Le vie di condu-zione accessorie si possono distinguere:
1.a seconda del sito di origine e inserzione : atrioventri-colare destre: anterosettali, postero settali, parete libera sinistre: antero-settali, postero settali, parete libera
atriofascicolari (fascio di Brechenmacher)
nodofascicolari (fibre di Mahaim);
2.a seconda della direzione di conduzione anterograda, retrograda, occulta, bidirezionale;
3.a seconda della proprietà di conduzione lenta,
decrementale veloce, non decrementale;
4.a seconda del numero di vie accessorie singole,
multiple.
Il meccanismo del rientro richiede la presenza
contemporaneamente di 3 condizioni:
1.La presenza di due vie (anatomiche o funzionali)
per formare il circuito;
2.Che esse abbiano differenti proprietà elettrofisiologiche per quanto riguarda la velocità di conduzione dell’ impulso e la refrattarietà;
3.Che si verifichi un transitorio rallentamento lungo la via rapida tale da renderla momentaneamente non percorribile dal fronte d’onda elettrico, permettendo così la progressione dell’ impulso lungo la via lenta diventata momentaneamente relativamente più rapida.

ANOMALIE DI FORMAZIONE E DI CONDUZIONE DELL' IMPULSO.
Talvolta, le aritmie possono essere causate dalla contemporanea presenza di anomalie della generazione di impulso e della conduzione. È il caso della para-sistolia: un focus ectopico (automatico o da rientro) con-nesso al resto del cuore da tessuto nel quale si trova un blocco unidirezionale. Il blocco protegge il focus dal ritmo sinusale ma determina anche lo sfruttamento da parte del ritmo ectopico di vie di conduzione alternative. La situazione è peggiore in caso di generazione dell' impulso ad alta frequenza e di conduzione dello stesso: in questo caso si avrà fibrillazione.
MECCANISMI ALLA BASE DI ALCUNE ARITMIE

LE TACHICARDIE, concetti generali.
Le tachicardie possono essere:
TACHICARDIE SOPRAVENTRICOLARI:
INSORGENZA:
■ DAL NODO DEL SENO:
Tachicardia sinusale.
Tachicardia sinusale:
– Onda P di morfologia normale;
– Frequenza atriale 100-200 b/min;
– Ritmo ventricolare regolare;
– Frequenza ventricolare 100- 200 b/min;
– una onda P precede ogni complesso QRS;
Cause di tachiacardia sinusale:
1) Fisiologiche:
-
sforzo,
-
ansietà,
-
dolore;
2) Patologiche:
-
febbre,
-
anemia,
-
ipovolemia,
-
ipossia;
3) Endocrine:
-
tireotossicosi,
-
feocromocitoma;
4) Farmacologiche:
-
adrenalina
-
salbutamolo,
-
alcool,
-
caffeina.
TACHICARDIE ATRIALI
■ DAGLI ATRI:
- tachicardie atriali;
- aritmie che originano dalla regione della giunzione atrio-ventricolare con un meccanismo di rientro (tachicardie giunzionali);
- flutter atriale;
- fibrillazione atriale.
La frequenza atriale è generalmente < 250 batt/ min (a volte con irregolarità del ciclo) con con-duzione A-V 1/1 o con diversi gradi di blocco A-V. Vedi l' esempio della figura, che mostra una tachicardia atriale con blocco 2:1.

Tipi di tachicardia atriale:
• Benigna,
• Ectopica incessante,
• Multifocale,
• Tachicardia atriale con blocco (tossicità digitalica).
Condizioni associate a tachicardia atriale:
• Cardiomiopatie,
• Broncopneumopatie croniche ostruttive,
• Cardiopatia ischemica,
• Malattia reumatica,
• Malattia del nodo del seno (Sick sinus syndrome),
• Tossicità da digitale.
Le tachicardie atriali possono essere UNIFOCALI o MULTIFOCALI. Possono presentarsi in forma PAROS-SISTICA (evenienza più frequente in medicina di urgen- za): in tal caso sono dette TACHICARDIE PAROSSI-STICHE SOPRAVENTRICOLARI (TPS-V), oppure in forma NON PAROSSISTICA; questa distinzione può essere fatta solo in base a criteri clinici.
a) non succede niente;
b) la tachiaritmia si blocca improvvisamente.
Il Flutter atriale è rappresentato da deflessioni on-dulanti che salgono e scendono rispetto alla linea di base formando le caratteristiche onde a denti di sega (onde F o di flutter). La frequenza atriale è in genere di 250-350 battiti al minuto.
Nella figura la frequenza degli atri è di 300 battiti al mi-nuto,mentre quella ventricolare è di 150 battiti al minuto con un rapporto 2:1.Il nodo AV protegge i ventricoli in modo tale che non tutti gli impulsi in arrivo siano condotti ai ventricoli.
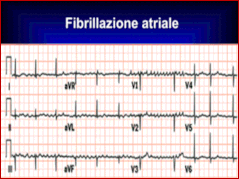
La fibrillazione atriale (FA) è il disturbo del ritmo di più comune riscontro nella pratica clinica ed è associata ad un significativo aumento della morbi- lità e della mortalità. Negli ultimi tempi anni per merito delle moderne tecnologie, si è assistito ad un aumento del numero delle diagnosi di FA.
Recenti dati epidemiologici suggeriscono che negli USA, come in Europa, la prevalenza media della FA nella
popolazione generale varia da 1,5% fino al 2%, valore che cresce progressivamente con l’età,
arrivando ad interes-sare il 5% della popolazione >65 anni fino a più del 15% della popolazione di pazienti con età > 80 anni.
La FA rappresenta una delle principali cause di ictus cerebri, considerando che circa il 20% di tutti gli ictus
sono di origine cardio embolica.
L’aritmia è associata ad un rischio medio di ictus cerebri del 4-5% per anno e si accompagna ad un significativo aumento di ogni tipo di demenza.
Per questo le linee guida ESC per la gestione dei pa-zienti con FA indicano la terapia antitrombotica come fondamentale per tutti i pazienti con FA eccetto per i pazienti maschi o femmine, che
sono a basso rischio
(< 65 anni o con FA isolata) di complicanze trombo
emboliche, indipendentemente dal tipo di aritmia (parossi-stica, persistente o permanente) o dal numero di episo di aritmici.
Dal punto di vista elettrocardiografico, nella Fibrillazione atriale le onde P sono assenti e sono presenti onde oscillanti f (onde di fibrillazione).
La frequenza atriale è di 350-600 b/min; il ritmo ventricolare è irregolare; la fre-quenza ventricolare è di 100-180 b/ min.
Patologie che predispongono alla fibrillazione atriale:
• Ipertensione,
• Cardiopatia ischemica,
• Cardiomiopatie,
• Scompenso cardiaco,
• Valvulopatie mitraliche,
• Malattia del nodo del seno,
• Cardiopatie congenite,
• Cardiochirurgia,
• Pericardite,
• Idiopatica,
• Diabete mellito,
• Ipertiroidismo,
• Valvulopatie mitraliche,
• Tireotossicosi,
• Pneumopatie,
• Cause iatrogene:
-
ß agonisti,
-
antiinfluenzali,
-
anti-istaminici,
-
anestetici locali,
-
bevande con caffeina.
Conseguenze emodinamiche della fibrillazione atriale:
Meccanismi della cardiomiopatia tachicardia-indotta:
•Perdita di tessuto contrattile;
•Fibrosi interstiziale con rimodellamento ventricolare sfa-vorevole;
•Ischemia miocardica;
•Modificazioni neurormonali (↑renina,aldosterone,cateco- lamine, ANP, endotelina);
•Riduzione delle riserve energetiche;
•Riduzione del contenuto di miofibrille nei miociti;
•Difetto nella gestione del calcio.
Approcci al trattamento della fibrillazione atriale:
1) Mantenere i pazienti in ritmo sinusale
(controllo del ritmo):
-Vantaggi:
•Migliore funzione cardiaca;
•Migliore qualità della vita;
•Migliore prevenzione degli eventi tromboembolici;
2) Lasciare i pazienti in fibrillazione atriale ma controllare la frequenza (controllo della frequenza)
- Vantaggi:
•Assenza di effetti secondari da terapia farmacologica;
•Minore necessità di cardioversioni elettriche ripetute.
La fibrillazione atriale può essere classificata sulla base delle caratteristiche elettrocardiografiche,elettrofisiologi-che e cliniche. Ogni paziente non manifesta in modo e- sclusivo un solo tipo di FA, potendo nel tempo virare ver- so altre forme di FA, per questa ragione l'inquadramento diagnostico per ogni paziente deve far riferimento al tipo di fibrillazione atriale prevalente negli ultimi 6 mesi:
.FA di nuova insorgenza, ossia quando la FA è di prima diagnosi
indipendentemente dalla durata, dai sintomi e da eventuali precedenti episodi non documentati;
.FA ricorrente, qualsiasi recidiva di FA;
.FA parossistica, quando si risolve spontaneamente entro 48 ore
o, secondo l' AIAC (Associazione Italiana di Aritmologia e Cardio-stimolazione), anche se è interrotta con cardioversione (farmacologica o elettrica) entro que-sto lasso di
tempo;
.FA persistente, quando perdura oltre i 7 giorni (oltre le 48
ore, secondo l' AIAC) o che richiede cardioversione;
.FA persistente di lunga durata, se è presente da oltre 1 anno
quando si decide di adottare una strategia di con-trollo del ritmo;
.FA permanente o cronica, ossia quando è accettata dal paziente
e dal medico e per la quale non si adottano strategie di controllo del ritmo o quando queste, se adottate, non hanno avuto successo;
.FA silente (o asintomatica), quando non associandosi a sintomi,
è diagnosticata a seguito di una complicanza o di un controllo ECG effettuato per altri motivi;
.FA secondaria, in cui è possibile individuare la causa dell'
aritmia;
.FA primitiva o isolata, quando non è possibile indivi- duare la
causa dell' aritmia, spesso in soggetti giovani o di età < 60 anni;
.Fibrillazione atriale ed eventi embolici.
Le alterazioni anatomiche e funzionali dovute alla pato-logia degenerativa ed infiammatoria dell’ atrio in fibrilla-zione costituiscono il milieu ideale per la formazione di trombi. In caso di fibrillazione, infatti, l’orecchietta,struttu-ra anatomica digitiforme concamerata alla principale ca-vità atriale, si trasforma nel sito “ideale” per l’ attivazione dei meccanismi della coagulazione, producendo trombi di particolare volume e consistenza che ne determinano l’estrema pericolosità emboligena.
IN SINTESI:
• 70% eventi embolici: cerebrali;
• emboli a partenza da atrio o auricola sinistra;
—↑ attività dei meccanismi trombofilici;
—↑ ormone natriuretico atriale;
—↓ del flusso cerebrale.
■ DAL NODO ATRIO-VENTRICOLARE:
-Tachiacardia da rientro atrio-ventricolare;
-Tachicardia da rientro nel nodo del seno atrio-ventri-colare (TR-NAV).
Ogni tachiaritmia che nasce dagli atri o dalla giunzione atrioventricolare è definita tachicardia sopraventricolare.
Tachicardie atriali:
–Onda P di morfologia anormale;
–Frequenza atriale 100-250 b/min;
–Ritmo ventricolare usualmente regolare;
–Frequenza ventricolare varia.

Aritmia di tipo parossistico, legata alla presenza di un
circuito di rientro localizzato nell’area del nodo A-V.Il
rapporto A-V è quasi sempre 1/1 e la frequenza è general-mente compresa tra 130 e 250 batt/min.Vengono funzio-nalmente differenziate una via rapida ed una via lenta lungo le quali sono possibili differenti modalità di rientro (con differenti aspetti ECG):
-- la forma comune è caratterizzata da un coinvolgimento anterogrado della via lenta e retrogrado della via rapida (forma “slow-fast”). L’onda P è generalmente mascherata all’interno del QRS;
-- la forma non comune è caratterizzata da un
coinvolgimento anterogrado della via rapida e retrogrado della via lenta (forma “fast-slow”). L’onda P è generalmente identificabile, con intervallo R-P maggiore dell’intervallo P-R;
-- raramente il circuito è costituito da due vie entrambe lente (forma “slow-slow”).
Tachicardie da rientro atrio-ventricolare (da via accessoria) (TRAV).
Aritmia di tipo prevalentemente parossistico (con ecce- zione della forma da via accessoria a conduzione lenta), con frequenza generalmente compresa tra 140 e 280 batt/ min. Il rapporto A-V è necessariamente 1/1.
In base al tipo di via accessoria vengono distinte:
-- Tachicardia da via accessoria manifesta
(sindrome di Wolff-Parkinson-White) che può essere:
1) di tipo ortodromico (il tipo più frequente) con
coinvolgimento anterogrado del nodo A-V e retrogrado della via anomala (il QRS può essere stretto con onda P rela-tivamente lontana, spesso visibile nel tratto ST o nell’ onda T, o largo per la presenza di blocco di branca pre-esistente o conduzione aberrante);
2) di tipo antidromico (forma abbastanza rara) con coin- volgimento anterogrado della via anomala e conseguente massima preeccitazione del QRS.
-- Tachicardia da via accessoria occulta (capace solo di conduzione retrograda). In questo caso la tachicardia può essere solo di tipo ortodromico, con le caratteristiche precedentemente descritte.
–Tachicardia da via accessoria a conduzione lenta (tipo Coumel). A differenza delle altre forme di tachicardia questa forma non è parossistica ma tendenzialmente persistente.
All’ ECG l’onda P è generalmente visibile con intervallo R-P maggiore dell’ intervallo P-R, e generalmente
negativa nelle derivazioni inferiori.
-- Tachicardia da via accessoria atrio-fascicolare o nodo-fascicolare (tipo Mahaim). Tachicardia con morfologia a blocco di branca sinistro, quasi sempre di tipo antidro-mico.
TACHICARDIA AUTOMATICA GIUNZIONALE (TAG):
E' una tachicardia di tipo non parossistico (generalmente inizia e finisce in modo graduale), legata ad esaltato automatismo di un focus posto generalmente nel fascio di His. Si osserva spesso dissociazione A-V per inter- ferenza, ma può anche esservi retroconduzione atriale.
RITMO IDIOVENTRICOLARE ACCELERATO (RIVA)
Il ritmo idioventricolare è un ritmo di scappamento molto lento che origina dai ventricoli alla frequenza di 15-40 battiti al minuto. L'intervallo RR è regolare, i complessi QRS sono larghi e simili tra loro senza onde P. Una variante è il ritmo idioventricolare accelerato (RIVA) ca-ratterizzato da una frequenza compresa tra 40 e 100 bat-titi al minuto.
ELETTROCARDIOGRAMMA NELLA SINDROME DI WOLFF PARKINSON WHITE (WPW)
La sindrome di Wolff Parkinson White si riscontra soprattutto nei maschi in giovane età (70% dei casi). Durante la vita fetale, gli atri vengono collegati ai ven-tricoli da numerosi fasci che scompaiono dopo la nascita, fatta eccezione per uno, il fascio di His. In alcuni pazienti dopo la nascita possono persistere anche altri fasci.
La conduzione attraverso questi fasci bypassa il nodo atrio-ventricolare e causano una pre-eccitazione ventricolare e,in alcuni casi,episodi di tachicardia,che possono interrompersi spontaneamente oppure neces- sitano di un trattamento farmacologico.
La sindrome di Wolff Parkinson White può essere spo-radica o familiare. La forma familiare è difficilmente iden-tificabile, in quanto le vie accessorie non sono sempre attive. La sindrome di WPW può essere totalmente silente sia dal punto di vista clinico (nessuna tachicardia) sia all' elettrocardiogramma. Alcune mutazioni del gene PRKAG2 sono state associate a forme familiari della sindrome di Wolff Parkinson White. La diagnosi viene spesso posta in occasione di un disturbo del ritmo. Oltre ai disturbi del ritmo, l' elettrocardiogramma può mostrare tre segni: la mancanza della via lenta atrio-ventricolare (intervallo P-R corto, <0,12 secondi), una pre-eccitazione ventricolare (onda delta all'inizio del complesso QRS), una stimolazione normale dei ventricoli (complesso QRS più largo >0,12 secondi tra inizio dell'onda delta e fine del QRS). Queste anomalie dell' elettrocardiogramma corrispondono ad un fascio anomalo direttamente colle-gato agli atri e ai ventricoli. Se il fascio collega l'atrio al fascio di His, l'elettrocardiogramma rileva un intervallo P-R corto (< 0,12 secondi), con un complesso QRS normale. Si tratta di una variante della sindrome di Wolff Parkinson White, denominata sindrome di Lown-Ga-nong-Levine.

Quando il ritmo è sinusale l’impulso atriale conduce at-traverso la via accessoria senza ritardo della condu-zione AV: l'impulso è trasmesso più rapidamente al miocardio ventricolare, e di conseguenza l’intervallo PR è corto. Poiché l’impulso entra in miocardio non specia-lizzato, la depolarizzazione progredisce lentamente in un primo tempo, distorcendo la prima porzione dell’onda R e producendo la caratteristica onda Delta all’ ECG. Questa depolarizzazione lenta è poi superata da quella propaga-ta lungo il normale sistema di conduzione ed il restante QRS appare relativamente normale.
La rappresentazione elettrica della sindro-me di WPW è di 2 tipi:
.Tipo A (onda R dominante nella derivazione V1) può essere confusa con: Blocco di branca destro; Ipertrofia ventricolare destra; Infarto miocardico posteriore;
TACHICARDIE VENTRICOLARI (TV):
Le tachiacardie ventricolari possono essere monomorfe e polimorfe. Oltre alla forma più comune di “tachicardia ventricolare sostenuta mo-nomorfa” (TVS),con frequenza generalmente compresa tra 100 e 250 batt/min.

Si distinguono anche se meno comuni i seguenti tipi di Tachicardia Ventricolare:
–TV da rientro branca-branca (TVRBB); la morfologia del QRS è strettamente legata alla modalità di coin- volgimento nel circuito di rientro delle branche e dei fascicoli.
– TV infundibulare (TVI); forma generalmente idiopatica, parossistica o ripetitiva, ad origine nel tratto di efflusso del ventricolo destro, con morfologia del QRS a tipo blocco di branca sinistra e deviazione dell’asse del QRS in basso e spesso a destra.
– TV fascicolare (TVF); forma idiopatica, parossistica, ad origine generalmente nel setto posteriore sinistro con morfologia del QRS a tipo blocco di branca destra con deviazione assiale superiore.
–TV polimorfa (TVP); forma caratterizzata dalla presenza di più morfologie del complesso QRS durante l’episodio di tachicardia.
–Torsione di punta (TdP); forma caratterizzata da com-plessi QRS di ampiezza variabile che sembrano ruotare intorno alla linea isoelettrica, passando gradualmente dalla positività alla negatività e viceversa, ed è tipica-mente associata ad allungamento dell’ intervallo Q-T; può arrestarsi spontaneamente o degenerare in FV.
FIBRILLAZIONE VENTRICOLARE (FV).
Si caratterizza per l'assenza di un' attività elettrica ordi-nata, caos di onde, il complesso QRS non è più ricono-scibile.
Esistono due tipi di FV:
a) ad onde grossolane,
b) ad onde fini.
In sintesi la fibrillazione ventricolare si caratterizza per:
TACHICARDIA VENTRICOLARE DI ORIGINE AUTO- MATICA.
La frequenza è relativamente bassa (anche inferiore a 100 batt/min). I cicli R-R possono essere irregolari ed è frequente l’alternanza con il ritmo sinusale.

Tachicardia ventricolare: è una sequenza di tre o più extrasistoli ventricolari in successione ad una frequenza > 120 b/min.
•La tachicardia può essere autolimitante, ma è descritta come "sostenuta” se dura più di 30 secondi.
•Il “Ritmo idioventricolare accelerato” è un ritmo ventri- colare con una frequenza compresa tra 100 e 120 b/min.
Tachicardia ventricolare monomorfa
•La tachicardia ventricolare è definita “monomorfa” quan-do i complessi QRS hanno lo stesso aspetto generale, e “polimorfa” quando è presente una ampia variazione da battito a battito della morfologia QRS.
La tachicardia ventricolare monomorfa è la forma più fre- quente di tachicardia ventricolare sostenuta;
TV polimorfa (TVP); caratterizzata dalla presenza di più morfologie del complesso QRS durante l’episodio di ta- chicardia;
Torsione di punta (TdP); forma caratterizzata da com-plessi QRS di ampiezza variabile che sembrano ruotare intorno alla linea isoelettrica, passando gradualmente dalla positività alla negatività e viceversa, ed è tipica-mente associata ad allungamento dell’intervallo Q-T; può arrestarsi spontaneamente o degenerare in Fibrillazione ventricolare.
BRADICARDIA.
La bradicardia è una condizione caratterizzata da una frequenza cardiaca che rimane al di sotto del range di normalità per una popolazione di riferimento.
La bradicardia può avere connotazioni di tipo patologico oppure può essere una condizione fisiologicamente normale.Riferendosi a un soggetto adulto(i valori nei bambini sono naturalmente diversi), si ha bradicardia quando la frequenza cardiaca a riposo rimane al di sotto dei 60 battiti al minuto (b/m).
In riferimento al numero di battiti/minuto distinguiamo:
■bradicardia lieve in caso di frequenza cardiaca tra 50 e 59 b/m;
■bradicardia moderata in caso di frequenza cardiaca tra 40 e 49 b/m;
■bradicardia grave in caso di frequenza cardiaca <40 b/m.
Secondo le linee guida dell' Associazione Nazionale Medici Cardiologi Ospedalieri, della Società Italiana di Cardiologia e dell' Associazione Italiana di Aritmologia e Cardiostimolazione, la bradicardia è sintomatica quando sono presenti alcuni disturbi come:
■astenia
■dispnea
■pre-sincope
■scompenso cardiaco
■sincope
■turbe neurologiche cognitive
■vertigini.
Le cause di bradicardia sono numerose:
-una diminuzione dell'eccitabilità del sistema di condu- zione del cuore,
-un'iperattività vagale,
-una diminuzione dell'attività simpatica, da sostanze chimiche stimolanti l'attività vagale.
La bradicardia può essere distinta in:
■bradicardia di tipo miogeno;
■bradicardia di tipo neurogeno;
■bradicardia di tipo chimico.
La bradicardia di tipo miogeno è tipica dei cosiddetti pro-cessi patologici del miocardio come la miocardosi e l'-ipertrofia del miocardio e degli stati itterici; può essere inoltre provocata da cardiopatia ischemica e dall'infarto del miocardio.
La bradicardia di tipo neurogeno viene generalmente provocata da lesioni a carico del sistema nervoso cen- trale, da processi patologici che provocano una stimo-lazione vagale e da processi che provocano un blocco del simpatico (tumori cerebrali, emorragie cerebrali, ipertensione endocranica etc.).
La bradicardia di tipo chimico può essere provocata dall' assunzione di diversi tipi di sostanze come:
- farmaci beta-bloccanti,
- anti-aritmici (si parla in questi casi di bradicardia
iatro-ge-na),
- sostanze stupefacenti,
- alterazioni elettrolitiche nel sangue
(per esempio iperpotassimia).
La bradicardia va considerata patologica quando i bassi valori di frequenza cardiaca rendono inadeguato l'appor- to sanguigno ai vari organi ed apparati.
Non sempre la bradicardia è patologica, in quanto non è raro che gli sportivi abbiano una frequenza cardiaca a riposo < 40 b/m; in questi casi la frequenza è in grado di mantenere una efficace emodinamica
(bradicardia sinusale dello sportivo).
La diagnosi di bradicardia viene effettuata in base ai risultati dell' esame elettrocardiografico che può essere effettuato sia a riposo che sotto sforzo. In alcuni casi il paziente viene monitorato per periodi di tempo lunghi (24-48h) tramite l'utilizzo di uno strumento elettrocardio-grafico portatile (esame Holter).
Inoltre il medico deve richiedere alcuni esami ematici allo scopo di verificare la presenza di patologie che po-trebbero essere la causa della bradicardia (disturbi elettrolitici, etc).
In sintesi le cause di bradicardia sinusale comprendono:
•Malattia del nodo del seno,
•Sindrome del seno carotideo,
•Farmaci (digitale,β-bloccanti,amiodarone, verapamil),
•Reazione vaso-vagale da stress, dolore, etc,
•Infarto miocardico acuto,
•Ischemia miocardica acuta,
•Iper-vagotonia da disturbi gastroenterici,
•Ipertensione endocranica,
•Sindromi meningee,
•Tumori endocranici,
•Malnutrizione,
•Ipotiroidismo,
•Ittero colostatico (?),
Se la bradicardia è conseguente di un infarto del mio- cardio può essere responsabile di una diminuzione dell' afflusso sanguigno alla periferia. In alcuni casi il tratta- mento comprende l'impianto di un pacemaker, strumento che stimola elettricamente la contrazione cardiaca.
BLOCCHI SENO-ATRIALI (BSA).
I blocchi senoatriali vengono descritti assieme alle pause sinusali, per il fatto che esistonomolte difficoltà a differenziare i BSA avanzati dall’ arresto sinusale (per arresto sinusale si intendono pause di particolare lun-ghezza).

Il blocco seno-atriale è caratterizzato da una alterata conduzione (ritardo o arresto dell’impulso) dal nodo del seno all’atrio.
___________________________________________________________________
BLOCCHI ATRIO-VENTRICOLARI.
I BLOCCHI VENGONO CLASSIFICATI COME SEGUE:
1.Blocco Atrio-ventricolare di I grado: è caratteriz-zato da un ritardo di conduzione piuttosto che un blocco, e da un intervallo P-R > 0,2 secondi nell’adulto; usual-mente un blocco atrio-ventricolare di I grado non richiede alcun trattamento.
In alcuni casi si rende necessaria la sospensione o la riduzione della posologia di farmaci come i β-bloccanti, in
particolare è raccomandata la riduzione della posologia quando l' intervallo P-R >0,28 sec.Raramente in caso blocco A-V di I grado vi sono indicazioni all' impianto del pace-maker.
Le linee guida raccomandano il pace-maker, in
caso di blocco atrio-ventricolare di I grado, solo quando l' intervallo P-R è molto lungo, quando la causa non è eliminabile o quando vi è la necessità di un trattamento con farmaci antiaritmici e
quando il paziente è sintomatico per scompenso cardiaco o in presenza di sincopi non spiegabili.

È caratterizzato da un allungamento progressivo degli intervalli P-R che precede la comparsa di un impulso sinusale bloccato; il primo intervallo P-R dopo il blocco è il più breve. Il blocco è generalmente a sede prehissiana; (progressivo rallentamento dell' intervallo P-R; rallenta-mento dell' intervallo R-R; pausa che includa la P non condotta e che è minore della somma della durata di due battiti consecutivi; riduzione dell' intervallo P-R post bloc-co, comparato all'intervallo precedente il ciclo bloccato). Questa condizione è considerata quasi sempre benigna per cui in genere non si rende necessario alcun trat-tamento specifico. Nei casi sintomatici l'inoculazione per via endovenosa di atropina o isoproterenolo può tempo-raneamente migliorare la conduzione.
- tipo Mobitz (o Mobitz 2). È caratterizzato dal blocco im-provviso di un impulso, senza allungamento del tratto P-R nei battiti precedenti. Il blocco è generalmente a sedi intrahissiana o sottohissiana; il tipo 2/1 è caratterizzato dalla conduzione di un impulso ogni 2 impulsi; la sede del blocco può essere soprahissiana, intrahissiana o sottohissiana. In sintesi questo tipo di blocco è quasi sempre associato ad un difetto del sistema di conduzio-ne distale, cioè del sistema che comprende i fasci di His e le fibre di Purkinje. Il Blocco A-V di tipo II è caratte-rizzato dal riscontro all'elettrocardiogramma di superficie di onde P che in modo intermittente ed inatteso non sono condotte, cioè non sono seguite da un complesso QRS e inoltre non sono precedute da un prolungamento dell'intervallo P-R. Il Blocco A-V di tipo II rispetto al blocco A-V di I tipo, è considerato più grave in quanto può rapidamente progredire fino ad un blocco cardiaco completo, cioè fino ad un blocco atrio-ventri-colare di III grado (dissociazione atrio-ventricolare), in cui gli atri e i ventricoli si contraggono con frequenza indipendente, in altri termini non vi è comunicazione elettrica tra gli atri e i ventricoli. In quest'ultima evenienza il paziente è mante-nuto in vita solo se si instaura un ritmo di scappamento giunzionale, cioè a partenza dal nodo atrio-ventricolare di His, oppure dai ventricoli. Il paziente rischia di anda-re verso la sindrome di Adams-Stokes, cioè un arresto cardiaco od una morte cardiaca improvvisa.
Le caratteristiche del blocco A-V di III grado sono:
.completa mancanza di conduzione A-V;
.dissociazione A-V;
.presenza di un ritmo di scappamento.

Il blocco atrio-ventricolare di III grado (BAV totale) è dunque un disturbo della trasmissione dell' impulso cardiaco. La comunicazione tra il nodo del seno e il seno atrio-ventricolare e il fascio di His viene totalmente arrestato, quindi si ha un completo arresto dell' impulso e i ventricoli non si contraggono più.
Viene distinto in:
– blocco stabile
– blocco parossistico.
Quando compare questo blocco si potrebbe avere un arresto cardiaco, ma fortunatamente tutte le parti del sistema di conduzione hanno un loro au-tomatismo di scarica,per cui,dopo un breve perio-do di latenza e quindi di arresto cardiaco, una zona del sistema di conduzione inizia a generare impulsi ritmici fungendo da pace-maker e i ventri-coli ricominciano a contrarsi.
In questo tipo di blocco, il difetto di conduzione è al di sotto del nodo atrio-ventricolare. Il tratta-mento a lungo termine per questa forma di blocco A-V consiste nella stimolazione permanente otte-nibile con l'impianto di un pacemaker.
ARITMIA SINUSALE (AS):
Nell’ aritmia sinusale (che non sempre si accompagna a bradicardia) si osserva che cicli sinusali consecutivi differiscono fra loro di 0,16 secondi o più. Esistono 3 forme di aritmia sinusale:
-
respiratoria,
-
non respiratoria,
-
ventricolofasica.
La prima è un fenomeno fisiologico (la frequenza aumenta durante l’inspirazione e si riduce con l’ espirazione) presente soprattutto nei bambini, mentre la forma non respiratoria è osservabile prevalentemente in adulti con disfunzione sinusale.
L’aritmia sinusale ventricolofasica è un fenomeno rileva-bile solo in presenza di blocco A-V di 2° o di 3° grado, e consiste nel relativo accorciamento degli intervalli P-P che contengono all’interno un complesso ventricolare, mentre quando 2 onde P si susseguono senza un QRS interposto il loro intervallo è relativamente più lungo.
BATTITI PREMATURI (SINONIMO PIU'USATO EXTRA- SISTOLI).
Le extrasistoli in base alle loro caratteristiche vengono classificate a coppie, monomorfe, polimorfe, a copula va-riabile o fissa, rare o frequenti.
Per la sede vengono distinte:
-
atriali,
-
giunzionali,
-
ventricolari.
Con l’esame clinico è quasi impossibile distinguere que-ste varietà, mentre l’elettrocardiogramma consente una diagnosi estremamente precisa.
Le Extrasistoli sopraventricolari sono battiti che originano nel tessuto atriale, in genere al di fuori del nodo seno-a-triale (normale pacemaker).La zona di insorgenza può essere un qualunque punto della muscolatura atriale che, per motivi diversi funzionali, anatomici, etc, scarica un impulso che fa contrarre gli atri e passa poi ai ven-tricoli per la normale via conduzione cioè attraverso il no-do atrioventricolare.All’elettrocardiogramma si riconosco- no perché la forma del complesso QRS è normale, men-tre l’onda P è anomala o non è presente.
La zona di insorgenza può essere un qualunque punto della muscolatura atriale che, per motivi diversi fun-zionali, anatomici,etc,scarica un impulso che fa contrar-re gli atri e passa poi ai ventricoli per la normale via di conduzione cioè attraverso il nodo atrio-ventricolare.

All’ elettrocardiogramma si riconoscono perché la forma del complesso QRS è normale, mentre l’onda P è ano-mala o non è presente.

Nella extrasistolia giunzionale gli impulsi, a seconda dell-a velocità di diffusione e a seconda del punto di origine nell' ambito della giunzione atrio-ventricolare, depolariz-zano:
Le extrasistoli giunzionali sono assai rare rispetto alle
extrasistoli sopraventricolari e ventricolari.
Su 122.000 soggetti apparentemente sani, di età compresa tra 16 e 50 anni, le extrasistoli giunzionali furono riscontrate nello 0,2% (studio della Air Force americana).

Le extrasistoli ventricolari sono la forma più comune di aritmia sia nei soggetti sani che nei cardiopatici. In una popolazione di soggetti sani le extrasistoli ventricolari furono riscontrate nello 0,8%, mentre in una popolazione di pazienti ischemici (infarto acuto del miocardio) l' inci-denza variava tra 40 e 80% a seconda delle varie casi-stiche.
 Cuore Sano
Cuore Sano










