QUALI SONO LE
COMPLICANZE
DEL DIABETE
MELLITO?

Il diabete mellito di tipo 2 (vedi classificazione) è la for-ma più frequente ed è in continua crescita. Esso si asso-cia ad una elevata incidenza di morbilità e di mortalità
cardiovascolare.
Le complicanze correlate al diabete mellito sono dovute alla condizione di iperglicemia cronica,che induce lesioni vascolari che si possono suddividere in macrovascolari e microvascolari.
Le complicanze macrovascolari comprendono le alte-razioni arteriosclerotiche delle arterie di grosso calibro, con riduzione progressiva del loro calibro e conseguente aumento dell’incidenza di eventi coronarici e cerebrova-scolari acuti. L'ictus cerebrale può essere di tipo emorra-gico o ischemico:l'ictus emorragico è un evento dramma-tico che esita nel metà dei casi nel decesso del paziente. Questo tipo di ictus avviene nel 15% di tutti gli ictus.
L'ictus ischemico,“infarto cerebrale”,è provocato da un restringimento progressivo di un'arteria cerebrale di tipo aterosclerotico;il restringimento può avvenire per l'im-provviso arrivo di un coagulo, che staccatosi dalla parete di un vaso si sposta nel flusso sanguigno (embolo).
L’ischemia cerebrale all’origine di questa occlusione pro-voca circa l’85% di tutti gli episodi di ictus e può essere più o meno grave.

Un altro distretto colpito dall'alterazioni arteriosclerotiche è quello delle arterie degli arti inferiori. Gli eventi del di-stretto arterioso cerebrale e periferico hanno un'inciden-za maggiore da 2 a 4 volte nei diabetici rispetto ai non diabetici.

Le complicanze microvascolari riguardano la circola-zione dei vasi di piccolo calibro e coinvolgono occhi, reni e sistema nervoso.
A livello dell'occhio:il diabete mellito provoca la retino-nopatia diabetica caratterizzata da microaneurismi e successivamente da emorragie che possono portare al distacco vero e proprio della retina e al calo progressivo della vista, fino alla cecità.

Anche il glaucoma può essere la conseguenza del dia-bete mellito; nell'occhio affetto da glaucoma vi è un au-mento della pressione intraoculare per un'eccessiva pro-duzione di umor acqueo o per un ostacolo al suo de-flusso.
La forma più frequente di glaucoma in corso di diabete è il cosiddetto glaucoma
neovascolare
che
è una
compli-canza tardiva della retinopatia diabetica proliferante. Pra-ticamante si instaura quando i vasi sanguigni di nuova formazione vanno a occludere i canali di deflusso dell’u-mor acqueo
impedendone il normale riassorbimento e aumentando quindi la pressione dell'occhio.
La compressione all'interno del bulbo oculare provoca una lesione del nervo ottico e si traduce in un calo pro-gressivo del visus a iniziare dalla parte periferica del campo visivo.
Il glaucoma,se non adeguatamente trattato,può portare a cecità.

A livello renale:il diabete mellito produce alterazioni del-la funzionalità renale che si manifestano inizialmente con microalbuminuria, fino alla proteinuria; il danno può progredire fino all’insufficienza renale cronica conclama-ta e conseguente uremia, che necessità del ricorso alla dialisi o al trapianto renale.

La malattia diabetica coinvolge il rene mediante l'interes-samento glomerulare con la classica manifestazione del-la glomerulosclerosi nodulare(malattia di Kimmel-stiel-Wilson).Ma interessa anche la struttura della midollare renale,definita necrosi papillare renale e inoltre è causa della pielonefrite acuta. La necrosi papillare è dovuta ad una microangiopatia renale che provoca ischemia, a cui consegue necrosi della struttura papillare, la quale già in condizioni fisiologiche riceve una quantità di sangue pari a meno del 10% del sangue che arriva al rene. La papilla necrotica può andare incontro a distacco e manifestare una condizione clinica simile ad una colica renale.
Un'altra complicanza è la pielonefrite acuta,che è una in-fiammazione acuta del parenchima renale. Il diabetico in effetti presenta una tendenza assai frequente a svilup-pare un'infezione batterica nell'apparato urinario, per la presenza di glucosio nelle urine, che è presente quando il glucosio nel plasma supera la soglia renale di 180–200 mg/dl), che in pratica è un ottimo terreno di coltura per i batteri.Vi è un'altra ragione che giustifica l'infiammazione che l'alterazione nello svuotamento vescicale, con con-seguente ristagno urinario e quindi maggior tendenza a infezioni, che assai di frequente si trovano nel diabetico.

A livello del tessuto nervoso:il diabete,quando è scom-pensato porta ad un’alterazione della sensibilità tattitile, termica e dolorifica e della trasmissione degli impulsi di movimento.

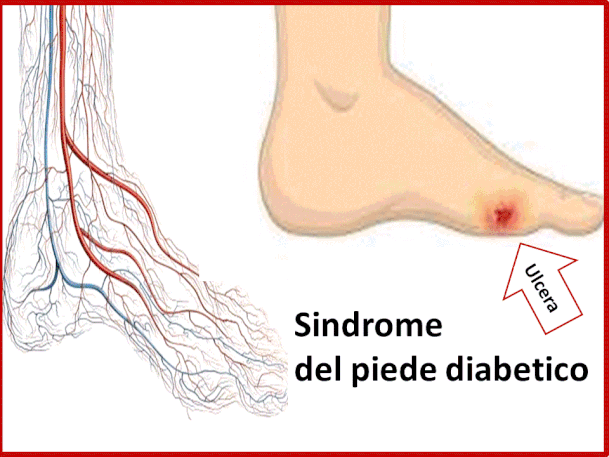
La neuropatia periferica può portare a lesioni dei piedi più o meno gravi con parestesie,senso di bruciore o sen-sazione di puntura di spillo a livello delle estremità, fino al cattivo funzionamento dei vasi e dei nervi, con com-parsa di ulcere che si possono complicare con infezioni, degenerare in gangrena fino a richiedere in alcuni casi l’ amputazione.
Il diabete può dunque causare l’insorgenza di numerose complicanze che possono interessare tutto l’organismo come il cuore, il rene, l'occhio e il sistema nervoso. Ma sono le lesioni ulcerative a livello del piede che comportano il rischio maggiore per la prognosi del paziente.
Le complicanze ulcerative al piede riguardano il 15% dei pazienti affetti da diabete mellito.Nel 40-70% di tutte le amputazioni degli arti inferiori,compreso il piede, è re-sponsabile il diabete mellito.
Negli USA vengono eseguite ogni anno più di 50.000 amputazioni del piede dovute al diabete mellito.
Spesso il piede diabetico rappresenta il sintomo più evi-dente di una malattia cardiovascolare diffusa che può coinvolgere non solo le arterie dell’arto inferiore, ma an-che le coronarie con il rischio di cardiopatia ischemica.
Per questa ragione è necessario un approccio multidisci-plinare per salvare l’arto e per trattare tutte le
altre com-plicanze del diabete come le coronaropatie che possono
essere assai pericolose per la vita del paziente.
ENCEFALOPATIA NEL DIABETE DI TIPO 2
L'encefalopatia
diabetica è un danneggiamento del cer-vello che è frequente quando, per un lungo periodo di tempo, la glicemia non è ben controllata. In alcuni casi vi è il rischio di incorrere
in un declino cognitivo
e addirit-tura nella demenza.
Le cause che scatenano le alterazioni neurologiche, tipi-che dell'encefalopatia, sono numerose e comprendono:
.l'iperglicemia;
.la resistenza all'insulina, che rende difficile lo smalti-mento di una proteina chiamata
amiloide,il cui accumulo induce la formazione, a livello cerebrale,delle cosiddette placche amiloidi.Le placche amiloidi bloccano la trasmis-sione nervosa sinaptica e concorrono
all'insorgenza del morbo di Alzheimer;
.lo stress ossidativo,che è dovuto all'incapacità delle cellule dell'organismo di eliminare i radicali
liberi dell'os-sigeno;
.l'infiammazione microvascolare, o microangiopatia,che è un'alterazione di tipo infiammatorio dei piccoli
vasi arte-riosi, presenti a livello della retina,del rene e del cervello.
ENCEFALOPATIA NEL DIABETE DI TIPO 1
Negli individui con diabete di tipo 1,l'encefalopatia può in-sorgere in seguito di uno stato di chetoacidosi diabetica, che in ogni caso è legata all'iperglicemia o ad un'insuf-ficienza insulinica e altera la neurotrasmissione a livello cerebrale.
In un lavoro scientifico comparso nel 2016, il dia-bete è stato associato alla demenza: il diabete mellito sembra che sia un fattore di rischio per lo sviluppo di decadimento cognitivo progressivo, di demenza su base vascolare e addirittura di malat-tia di Alzheimer.
A proposito alcuni studi hanno dimostrato che gli individui affetti da diabete mellito vanno incontro ad un decadimento cognitivo fino alla demenza con una frequenza >1,5 rispetto agli individui sen-za diabete.
In sintesi studi epidemiologici hanno dimostrato che i pazienti con diabete mellito di tipo 2 sono ad elevato ri-schio di sviluppare demenza e/o Malattia di Alzheimer. Uno studio del 2016 ha mostrato che l’allenamento fisico potrebbe aiutare a contrastare il processo neurodegene-rativo nei pazienti affetti da diabete mellito tipo 2.
I processi infiammatori,ossidativi e metabolici nei pazienti diabetici tipo 2 possono causare complicanze cerebro-vascolari e possono portare ad una maggior permeabilità della barriera emato-encefalica.
A livello periferico vi è un aumento delle molecole pro-infiammatorie che possono quindi passare la barriera emato-encefalica più facilmente e attivare processi di stress attivo, promuovendo in tal modo importanti modifi-cazioni patologiche alla base della demenza come l'insulino-resistenza,la disfunzione mitocondriale e l'accu-mulo di oligomeri neurotossici di β-amiloide, con conse-guente perdita sinaptica, disfunzione neuronale e morte cellulare. Anche le ceramidi possono passare la barriera emato-encefalica, indurre reazioni pro-infiammatorie e al-terare il segnale dell’insulina a livello cerebrale.Lo stress ossidativo e l'ambiente pro-infiammatorio si potenziano ed inducono un ulteriore declino cognititivo.
Anche i bassi livelli di testosterone potrebbero es-sere un fattore di rischio comune nel diabete di ti-po 2 e nella demenza e/o Malattia di Alzheimer.
L'esercizio fisico regolare rafforza la capacità anti-ossidante, riduce lo stress ossidativo e ha effetti antiinfiammatori;migliora la funzione endoteliale e potrebbe favorire l'aumento della vascolarizzazio-ne dell’encefalo.
L’allenamento fisico può contrastare anche la dislipidemia e ridurre l'aumento dei livelli di cera-mide. Potrebbe anche migliorare il passaggio di β amiloide mediante trasportatori e, in alcuni casi, aumentare i livelli basali di testosterone. Inoltre, una regolare attività fisica può indurre una neu-rogenesi.
In conclusione un programma di attività fisica dovrebbe far parte di programmi di prevenzione svi-luppati per i pazienti diabetici ai fini di minimizzare il ri-schio di insorgenza di malattie neuro-degenerative.
Bertram S,Brixius K, Brinkmann C.Endocrine 2016 May9.
La DISFUNZIONE ERETTILE è una complicanza abba-stanza frequente nei soggetti di sesso maschile affetti da diabete mellito anche se la sua prevalenza è spesso sot-tostimata.

Il trattamento principale della Disfunzione Erettile com-prende l'utilizzo di Pho-sphodiesterase 5 inhibitors, che grazie all'azione vasodilatante, contrasta la vasculopatia che sta alla base dell'insorgenza della Disfunzione Eret-tile nel paziente diabetico (insieme alla neuropatia).
Ma quale è il Phosphodiesterase 5 inhibitor da utilizzare? In Italia attualmente sono in commercio 4 molecole di questa classe di farmaci: il Sildenafil, il Tadalafil, il Var-denafil ed l'Avanafil. Alcuni suggerimenti sulla scelta del Phosphodiesterase 5 inhibitore da consigliare al pa-ziente affetto da Disfunzione Erettile ci vengono forniti dai dati di una recente metanalisi che ha incluso 82 trials randomizzati controllati per misurare l’ efficacia di questa classe di farmaci e 72 trials per l’analisi degli effetti col-laterali. Analizzando i dosaggi di partenza, il Sildenafil a 50 mg mostrava l’efficacia maggiore, ma anche il più alto tasso di eventi avversi complessivi, mentre il Tadalafil a 10 mg aveva efficacia intermedia ma aveva il tasso com-plessivo più basso per tutti gli eventi avversi. Il Vardenafil a 10 mg e l’Avanafil a 100 mg presentavano eventi avversi complessivi simili al Sildenafil 50 mg, ma un'effi-cacia globale nettamente inferiore.
In conclusione non è possibile definire in assoluto quale sia la molecola da preferire per il trattamento della di-sfunzione erettile: la scelta più corretta richiede un atten-to confronto con le esigenze del paziente. Per soggetti che ricerchino un’elevata efficacia, il Sildenafil 50 mg può rappresentare il trattamento di scelta, mentre per coloro che prediligono una maggiore tollerabilità è consigliabile assumere Tadalafil 10 mg. European Urology 2015,68,4: 674-680
Esiste un'associazione tra perdita di denti e diabete mellito. Di recente sono stati analizzati i dati di 2.508 pazienti, di 50 anni o più ed è stata calcolata la percen-tuali di edentulismo o il numero di denti mancanti. La prevalenza di edentulismo è stata 28% e 14% tra i pa-zienti con e senza diabete, rispettivamente.
Un’analisi di regressione logistica multipla ha rivelato che le persone con diabete erano più edentule di quelle sen-za diabete (odds ratio = 2,25; 95% intervallo di confi-denza 1,19- 4,21).
Tra i pazienti con i denti, i diabetici avevano un maggiore numero di denti mancanti rispetto ai soggetti senza dia-bete (p<0,01).
Sembrerebbe che gli adulti con diabete siano a rischio più alto di perdere i denti e di essere edentuli rispetto ai soggetti senza diabete; tra gli edentuli 1 caso su 5 sem-bra essere associato al diabete.The Journal of the American Dental Association 2013; 144(5): 478- 485.
Lo studio Framingham ha evidenziato che, nella popo- lazione compresa tra 45 e 74 anni, la presenza di insuf- ficienza cardiaca è >2 volte nei soggetti diabetici di ses-so maschile e >5 volte in quelli di sesso femminile ri-spetto ai non diabetici. L’ischemia, l’ipertensione arterio- sa e la cardiomiopatia diabetica si interconnettono e por-tano allo sviluppo di alterazioni cardiache, morfologiche e funzionali che si configurano in ipertrofia dei miociti, fi-brosi miocardica, ridotta riserva contrattile del miocardio ed alterata funzione diastolica.
Una delle complicazioni indotte dal diabete è una ma-lattia del miocardio, definita cardiomiopatia diabetica.
"La cardiomiopatia diabetica” è caratterizzata da una modificazione anatomica del muscolo cardiaco e da una disfunzione ventricolare sinistra sia sistolica (deficit dell’ inotropismo) che diastolica (deficit lusitropo, cioè della velocità di decontrazione o il rilassamento diastolico in seguito alla contrazione).
Mentre sia le malattie cardiache che il diabete sono am-piamente studiate,non è ancora bel conosciuto il mec-canismo che sviluppa la cardiomiopatia diabetica, anche se sembra essere collegata alla proteina chinasi C (PKC), una famiglia di enzimi che controlla le funzioni di altre proteine utilizzando fosfati per accenderle e spe-gnerle.

La cardiomiopatia diabetica è clinicamente manifesta quando è associata ad ipertensione arteriosa e/o a car-diodiopatia ischemica.
La patogenesi della cardiomiopatia diabetica è dunque ri-conducibile a numerosi fattori: iperglicemia,aumentata at-tivazione della Protein Kinasi C (PKC),aumento dei livelli ematici di acidi grassi liberi (FFA), aumento dello stress ossidativo,disfunzione endoteliale,attivazione del Sistema ma Renina ngiotensina (SRA) e del sistema nervoso simpatico (SNS). La definizione di “cardiomiopatia diabe-tica” è stata attribuita a Rubler, il quale nel 1972 identificò una categoria di pazienti diabetici con insufficienza car-diaca ma senza alcuna anormalità delle arterie corona-riche e in assenza di altre eziologie specifiche.
New type of cardiomyopathy associated with diabetic glomerulosclerosis Rubler S, Dlugash J, Yuceoglu YZ, Kumral T, Branwood AW, Grishman A: Am J Cardiol, 1972, 30: 595–602.
Studi epidemiologici hanno mostrato che i pazienti con diabete mellito di tipo 2 sono ad elevato
rischio di svilup-pare demenza e/o Malattia di Alzheimer. Una recente re-visione ha mostrato che l’allenamento fisico potrebbe aiu-
tare a contrastare il processo neuro-degenerativo nei pa-zienti affetti da diabete mellito tipo 2.Cambiamenti infiam-matori, ossidativi e metabolici nei pazienti diabetici tipo 2 possono causare complicanze cerebrovascolari e posso-no portare ad una maggior permeabilità della barriera emato-encefalica. A livello periferico vi è un aumento del-le molecole pro-infiammatorie che possono quindi pas-sare la barriera emato-encefalica più facilmenmente e attivare processi di stress attivo, promuovendo in tal mo-do importanti caratteristiche patologiche alla base della demenza come l'insulino-resistenza, la disfunzione mito-condriale e l'accumulo di oligomeri neurotossici di β-a-miloide, con conseguente perdita sinaptica, disfunzione neuronale e morte cellulare. Anche le ceramidi possono passare la barriera emato-encefalica, indurre reazioni pro-infiammatorie, e alterare il segnale dell’ insulina a li-vello cerebrale. In un circolo vizioso, lo stress ossidativo e l'ambiente pro-infiammatorio si intensificano, por-tando ad un ulteriore declino cognitivo.Bassi livel-li di testosterone potrebbero essere un fattore di rischio comune nel diabete di tipo 2 e demenza e/o Malattia di Alzheimer. Il regolare esercizio fisico raf-forza la capacità antiossidante, riduce lo stress ossidativo e ha effetti antiinfiammatori; migliora la funzione endoteliale e potrebbe aumentare la vascolarizzazione dell’encefalo.
L’allenamento fisico inoltre può contrastare ulte-riormente la dislipidemia e ridurre l'aumento dei livelli di ceramide.Potrebbe anche migliorare il passaggio di β amiloide mediante trasportatori e, in alcuni casi, aumentare i livelli basali di testo-sterone. Inoltre, una regolare attività fisica può favorire la neurogenesi.
In conclusione un programma di attività fisica do-vrebbe far parte di programmi di prevenzione sviluppati per i pazienti diabetici ai fini di minimizzare il rischio di in-sorgenza di malattie neuro-degenerative.
Bertram S,Brixius K,Brinkmann C.Endocrine 2016 May 9.
 Cuore Sano
Cuore Sano




